Qantev Partners with Pacific Cross to Deploy AI-Powered Claims and Fraud Solutions Across Five Countries in APAC – Learn more
Claims Management
Lo que ofrecemos
- Extracción automatizada de la información y utilización de modelos de entrenamiento de IA para determinar los detalles relevantes para la comprobación de cobertura a partir de la base de datos de términos/condiciones y pólizas.
- Decisión automatizada basada en la correspondencia de la información facilitada en las reclamaciones con las condiciones entrenadas.
- Análisis de presupuestos a partir de comparaciones de precios y coherencia de la codificación médica.
- Análisis Qantev del recorrido del paciente para comprobar si el servicio es necesario y adecuado
- Recomendación de proveedor alternativo para SMO
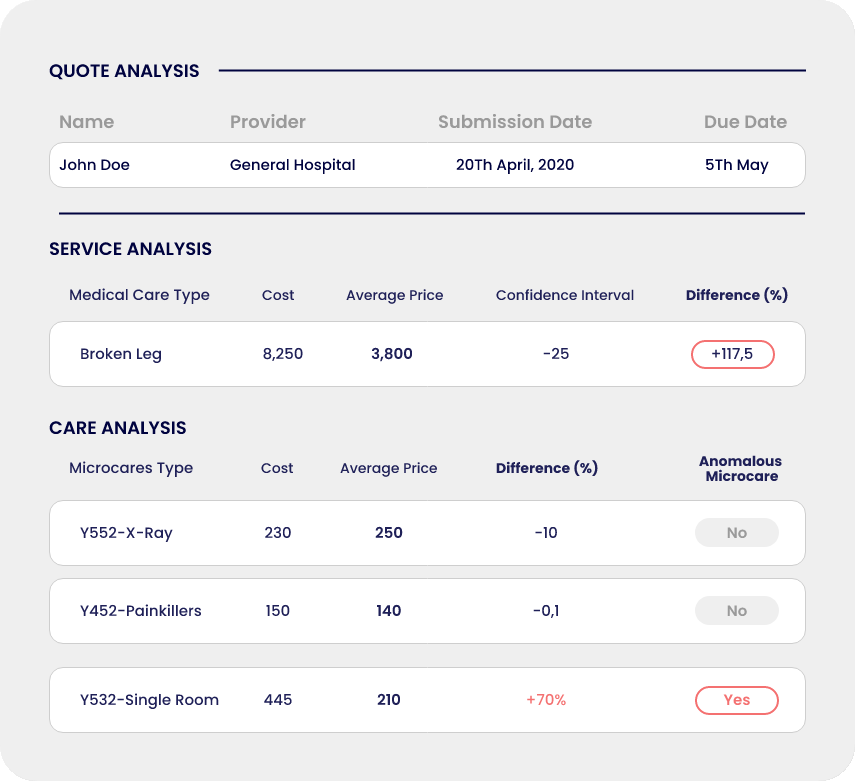
Informe de análisis de preautorización
Qantev proporciona un análisis exhaustivo de los presupuestos mediante comparaciones de precios y pruebas de coherencia de la codificación médica. El operador de reclamaciones también obtiene información sobre el historial del paciente.
Recomendación de proveedores alternativos
Utilizando el historial de reclamaciones, el perfil del paciente y múltiples puntos de datos, Qantev puede ayudar a identificar el mejor proveedor alternativo para derivaciones o segundas opiniones médicas.
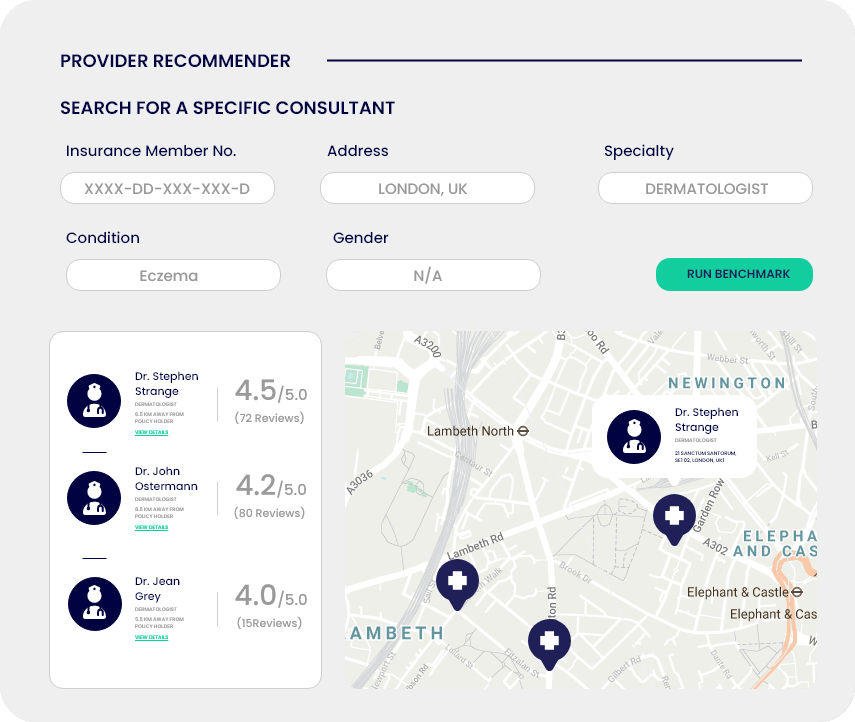
TABLA DE COTIZACIONES NORMALIZADA
CALIDAD DE SERVICIO DEL PROVEEDOR
RECOMENDACIÓN DE PROVEEDOR ALTERNATIVO
Cómo Lo Hacemos
Los múltiples activos tecnológicos altamente especializados de Qantev permiten un procesamiento directo gracias a la comprobación de cobertura automatizada y las comprobaciones de integridad, al mismo tiempo, mejoran la experiencia del cliente gracias a una comunicación más rápida.